2026-03-13
膝関節の痛みの原因は?今からできる膝の健康習慣

「歩きはじめが痛い」「階段がつらい」「膝に不安がある」といった膝の悩みは、放置すると悪化する可能性があります。
膝関節には、日常生活だけで体重の数倍もの負荷がかかるため、軟骨のすり減り・筋力低下・姿勢の癖などが重なると、痛みが出やすくなるのです。
本記事では、膝の構造と負担の仕組み、痛みの原因、変形性膝関節症や半月板損傷などの代表的な疾患をわかりやすく解説します。そのうえで、膝を守るために重要な運動・栄養・サプリメントまで、今日から実践できる対策をご紹介します。
この記事に登場する専門家

薬剤師ライター
渡辺ユリ
- 薬剤師
膝関節の構造と役割は?

膝関節は、人体で大きな負荷がかかる関節のひとつです。
膝は単に曲げ伸ばしをするだけの関節ではなく、骨・軟骨・靭帯・半月板・筋肉など多くの組織が役割を分担しながら、体重の負荷を支え、スムーズな運動を可能にしています。この構造のどこか一つでも機能が低下すると、負担が偏り、痛みや変形へとつながってしまいます。
まずは膝関節がどのように作られているのか、そしてどれほどの負荷がかかっているのかを見ていきましょう。
膝関節の基本構造
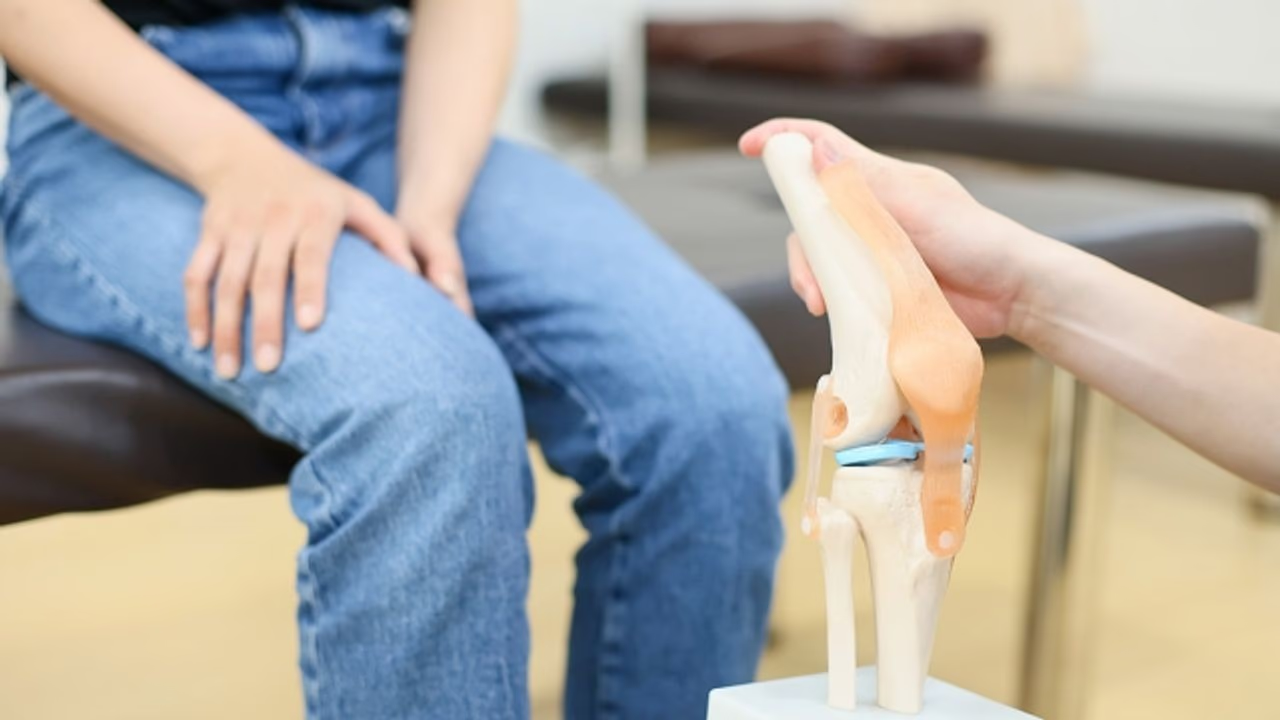
膝関節は人体で最も大きな関節であり、歩行・しゃがむ・階段動作など日常生活のほぼすべての動作に関わっています。
膝関節を構成する骨は、大腿骨(太ももの骨)、脛骨(すねの骨)、膝蓋骨(ひざのお皿)の3つです。
これらの骨同士が直接こすれ合うと、激しい摩擦が発生してしまうため、関節の表面はコラーゲン・プロテオグリカン・水分などから成り立つ関節軟骨に覆われています。関節軟骨はスポンジのような構造を持ち、衝撃の吸収や摩擦を軽減をするのです。
また、膝関節は関節包という袋状の膜で覆われており、その内部は滑液(関節液)で満たされています。
Check
滑液(関節液)とは
滑液はヒアルロン酸やたんぱく質などを含み、関節が滑らかに動くよう、関節の潤滑油としての役割を果たします。
また、血管が通っていない軟骨の栄養供給源となるため、加齢などにより滑液の質が低下すると、軟骨の劣化スピードは加速します。
その他にも、膝関節を支える役割を担うものとして、半月板・靱帯・筋肉などがあります。
Check
【半月板】
半月板は関節にかかる衝撃を吸収するクッションの機能を果たすだけでなく、膝の動きを安定化させたり、関節液の循環を促したりします。
【靱帯】
膝は非常に可動性の高い関節である一方、骨の形状だけでは安定しません。そのため、前十字靭帯、後十字靭帯、内側側副靭帯、外側側副靭帯の4つの靭帯が静的安定性を担います。
【筋肉】
特に大腿四頭筋・ハムストリングス・臀筋群が、動作中の膝の位置を調整し、関節を保護する動的安定性を支えています。
このように、膝関節は骨、軟骨、滑液、半月板、靭帯、筋肉が複雑に連携することで、体重支持とスムーズな運動を可能にしている、非常に精密な構造です。
そのため、ひとつでも機能が低下すると、痛み・腫れ・可動域制限・軟骨の劣化という悪循環が起こりやすくなります。
膝にかかる負担は想像以上
膝関節には、歩く・立ち上がる・階段を上り下りするなど、何気ない日常動作でも体重以上の負荷がかかります。
人が歩行するときには体重の2~3倍、階段を昇り降りするときには体重の6~7倍もの負荷が膝にかかることが知られています。(※1)(※2)これは、膝が上下方向の荷重だけでなく、筋肉の収縮力や地面反力(床から返ってくる力)を同時に受けるためです。
この負荷に、筋力低下や体重増加、半月板の摩耗、軟骨の変性、姿勢・歩行の癖などが加わることで、膝関節は負担に耐えられなくなります。その結果、歩きはじめのこわばりや階段での痛みなど、膝トラブルが起こるのです。
膝が痛くなるのはなぜ?痛みのメカニズムと考えられる疾患

膝の痛みは「年齢のせい」と思われがちですが、実際には膝関節を構成する複数の組織が関わって起こります。
ここでは膝の痛みが起こる仕組みと、それに関連する代表的な疾患についてわかりやすく解説します。
膝の痛みの主な原因

膝関節は骨・軟骨・靭帯・半月板・筋肉・神経など多くの組織が連携して動いており、そのどれかが弱ったりダメージを受けたりすると、痛みとして現れます。
膝の痛みにつながる主な要因は以下のとおりです。
① 軟骨のすり減り
膝関節の表面には、摩擦や衝撃を吸収する役割をもつ、関節軟骨という柔らかい組織が存在します。しかし関節軟骨は加齢や繰り返しの負担により摩耗します。
その結果、骨同士がこすれて、動かすと「ギシギシ感」「ゴリゴリ音(クレピタス)」が出たり、痛み・腫れ・熱感といった症状が現れたりすることがあります。
軟骨には血管がなく、一度すり減ると再生しにくいため、早期のケアが重要です。
② 滑液(関節液)の減少
膝の内部には滑液(関節液)があり、これが潤滑油となって軟骨表面を滑らかにし、関節を守っています。しかし、加齢や運動不足によって関節液が減ると、動かしたときに痛みが出やすくなります。
また、炎症が進んだ場合、逆に関節に水(滑液)が溜まり「膝が腫れる」「曲げ伸ばしがしづらい」と感じることがあります。
③ 太ももの筋力低下
膝関節を支える筋肉の中でも特に重要なのが大腿四頭筋(太ももの前側の筋肉)です。大腿四頭筋は、歩行時や階段の昇降時に膝への衝撃を分散する役割を果たしています。
加齢、運動不足、痛みによる活動制限などにより、大腿四頭筋の萎縮してしまうと、膝蓋骨(ひざのお皿)がぐらつき、正しい歩行動作が維持できないといった悪循環に陥り、さらに膝への負荷が増大します。
④ 過去のケガの影響
半月板損傷・靭帯損傷・膝蓋骨骨折など過去の怪我は、完治しているように見えても膝の構造や動きに影響を残すことがあります。
スポーツ歴があり若い頃に膝を痛めた、手術歴がある、片脚に偏る歩き方をしてきた、という人は、中年以降に膝の痛みが表面化しやすい傾向があります。
⑤ 肥満・長年の負荷
体重は膝への負荷と密接に関係しています。たとえば、体重60kgの人では階段で300kg以上の力が膝にかかります。体重が増えると、膝にかかる負担はさらに大きくなるでしょう。
体重増加や長時間の立ち仕事、片側に偏った姿勢などの生活習慣は、膝へのダメージ蓄積に直結します。
膝関節の痛みで考えられる疾患
膝の痛みといっても、原因は一つではありません。膝関節は多くの組織が複雑に関わっているため、痛みの背景にはさまざまな疾患が隠れている場合があります。
ここでは、膝痛の原因として特に多い代表的な疾患を解説します。
変形性膝関節症(OA)
変形性膝関節症は、膝関節の軟骨がすり減り、骨同士がこすれ合うことで炎症・腫れ・痛みが起こる疾患です。中高年の膝トラブルのうち、大きな割合を占めます。
進行段階に応じて症状は次のように変化します。
| 症状段階 | 特徴 |
|---|---|
| 初期 | 動き始めの痛み(立ち上がり、階段の昇降) |
| 中期 | 歩行時の継続的な痛み、膝が腫れる、熱を持つ |
| 後期 | O脚変形が進行し、歩行困難、正座・しゃがみ動作不可 |
加齢や筋力低下・体重増加がリスクとされています。
症状が軽いうちは痛み止めなどの薬物療法や、運動療法などが行われますが、症状が重くなり、日常生活に支障をきたすような状態の場合は手術をすることもあります。
関節リウマチ
関節リウマチは、免疫の誤作動によって関節内に炎症が起きる病気です。膝だけでなく、手指・足首・肘など複数の関節に症状が出ることが多く、朝のこわばり(30分以上)や関節の腫れ、左右対称性の痛みが出るといった特徴があります。
放置すると関節の破壊や変形が進むため、早期診断・早期治療が重要です。病気の進行を抑える薬や、炎症を抑える薬などによる薬物治療が行われます。
急性関節炎
急性関節炎は、細菌感染、尿酸値上昇、外傷などが原因となり急激に炎症が起こるタイプの膝痛です。突然強烈な痛み・赤み・熱感が出る、膝を動かせないほどの痛みになることが多いといった特徴があります。
放置すると関節破壊が進む可能性があるため、早急に受診、治療することが大切です。
外傷性関節炎
スポーツや転倒など過去の怪我が原因で、膝関節に慢性的な炎症が残る状態です。
たとえば、靭帯損傷、打撲、膝蓋骨脱臼などの経験がある方は、年齢を重ねるほど症状が表面化しやすくなります。軽い痛みが続き、「ほっとけば治ると思っていたのに、気づいたら悪化していた」というケースも少なくありません。
痛みが強いときには安静にして関節への負担を減らし、炎症を抑える薬を使用します。痛みが落ち着いてきたら少しずつ動かし、膝が固まらないようにします。
半月板損傷
半月板は、膝の中でクッションと安定性の役割を担う組織です。これが傷つくと、以下の症状が現れます。
- 1階段やしゃがむ動作で痛い
- 2膝が「引っかかる」「抜ける」感覚
- 3曲げ伸ばしがスムーズにできない
- 4膝に水がたまる
若い世代ではスポーツが原因になることが多いですが、中高年では加齢による劣化と筋力低下が主な引き金です。
半月板が損傷すると、変形性膝関節症に進行しやすいため、早めの対策が推奨されます。
膝関節を守るための解決策は?

膝の負担を減らし、将来の膝トラブルを防ぐためには、運動・栄養・生活習慣の3つの柱を意識することが大切です。
特に中高年の場合、筋力低下・姿勢の崩れ・栄養不足が重なることで膝の負担が加速し、痛みや変形リスクが高まります。
ここでは、膝関節を守る方法を順番に解説します。
① 適度な運動(ウォーキング・ストレッチ)

膝を守るうえで最も重要なのが、太ももの筋肉(大腿四頭筋)を鍛えることです。大腿四頭筋は膝関節の「支柱」の役割を果たし、筋力があるほど膝への衝撃を抑えられます。
運動にはウォーキングやストレッチがおすすめです。歩くことで脚全体の筋肉が動き、血流が良くなります。
膝に優しい歩き方のポイントは以下の通りです。
- 1歩幅は大きくしすぎない
- 2かかとから着地 → 足裏全体 → つま先へと体重移動
- 3背筋を伸ばして歩く
痛みがある人は水中ウォーキングや家の中の5分歩行からスタートしましょう。
また、以下のような太もも前側を伸ばすストレッチ法もおすすめです。
- 1壁や椅子につかまり片足を後ろに曲げる
- 2つま先を手で持ち、ゆっくりお尻に近づける
- 3そのまま無理せず20〜30秒キープ
痛みのある方はタオルを足首にかけて行うと負担が減りますよ。
膝のケアで大切なのは、軽めの運動を継続すること。無理に筋トレをする必要はありません。たった1日10分でも、続けることで膝への負担は変わるでしょう。
② 栄養面のサポート(HMB・クレアチン)
中高年になると食事量が摂れなくて栄養が不足したり、偏ったりしがちです。その結果、筋肉が作られにくくなり、「運動しても筋肉がつきにくい」「すぐ疲れる」という課題が出てきます。
食事だけでは補いきれない栄養をサポートする成分として、近年注目されているのがHMBカルシウムとクレアチンです。これらは役割が異なりますが、組み合わせることで相乗効果が期待できます。
HMBカルシウム
HMB(β-ヒドロキシ-β-メチル酪酸)とは、必須アミノ酸であるロイシンが体内で代謝された際にごく少量だけ生成される成分です。HMBには筋肉分解を抑え、筋肉の合成を促す働きがあります。
体に吸収されやすいHMBカルシウムという形で摂取することで、筋肉量の維持や筋力増加が見込めます。
クレアチン
クレアチンは体内にもともと存在する成分で、筋肉を動かす際のエネルギー源(ATP)を再生する役割を果たします。年齢とともにクレアチン量は低下することが分かっています。クレアチンが不足すると、動き出しや踏ん張りなど、瞬発的な動作が弱くなります。
Check
HMBカルシウムとクレアチンを両方摂ることで、使った筋肉をしっかり回復させ、次の動作をスムーズに行えるという循環が生まれます。
その結果、動く習慣が定着し、膝の負担の減少が期待できるのです。
食事だけで栄養面を整えるのは難しい?

膝を支える筋肉を維持しようとすると、たんぱく質をはじめ、多くの栄養素が必要になります。しかし、中高年になると食事量の低下、消化吸収能力の低下、たんぱく質代謝機能の低下などにより、筋力や筋肉量の維持が難しくなります。
特に膝の負担を軽減するために必要なHMBとクレアチンは、食事だけで十分量を摂取することがほぼ不可能に近い成分です。
食事のみでの摂取が難しい理由
HMBは体内で必須アミノ酸であるロイシンからわずか5%程度しか生成されません。
必要量のHMB(1日約3g)を食事で補おうとすると、ロイシンに換算して約60g(牛肉にして約3.3kg分)の摂取が必要です。これだけの量を毎日食べ続けるのは現実的ではないでしょう。
また、クレアチンの有効量は1日3〜5gが目安と考えられています。クレアチンは肉や魚に含まれていますが、その量はごく少なく牛肉やサーモンなら約0.7~1kg食べなければいけません。
そのため、これらの栄養素はサプリメントで必要量を確保するほうが現実的です。必要な栄養素が配合されていて、継続しやすいサプリメントを選ぶことで、膝関節の負担軽減につながりやすくなります。
膝に不安を感じた今から、ケアを始めよう

膝関節の痛みは、「年齢だから仕方ない」「そのうち治る」と思われがちですが、実は放置するほど悪化しやすい症状です。
膝の痛みは、軟骨のすり減り、関節液の減少、筋力低下、過去のケガ、体重負荷など、さまざまな要因が複雑に関わりながら進行します。さらに、年齢を重ねることで変形性膝関節症や半月板損傷、関節リウマチなどの疾患へつながるケースも少なくありません。
早めのケアが将来の膝の動きを守ることにつながります。特に「適度な運動」「HMBカルシウム」「クレアチン」の組み合わせは、膝関節と筋肉の両方をサポートします。
痛みが気になる「今」こそ、将来のための膝ケアを始めましょう。
参考文献
この記事に登場する専門家

薬剤師ライター
渡辺ユリ
- 薬剤師
現役薬剤師ライター。クリニック門前薬局・面薬局での勤務経験を活かし、医療・美容分野を中心に執筆。専門性、信頼性、分かりやすさを重視したライティングを心掛けています。








